Hesperian Health Guides
Questions sur les antécédents de santé pendant la grossesse
WikiSanté > Guide des sages-femmes > Chapitre 7 : Renseignements sur les antécédents de santé d’une femme enceinte > Questions sur les antécédents de santé pendant la grossesse
Sommaire
- 1 La femme présente-t-elle des signes de grossesse ?
- 2 Combien de mois de grossesse a-t-elle ? Quand l’accouchement est-il prévu ?
- 3 Quel âge a-t-elle ?
- 4 Combien d’enfants a-t-elle ?
- 5 A-t-elle déjà fait des fausses couches ou des avortements ?
- 6 A-t-elle déjà eu des problèmes pendant les grossesses et les accouchements passés ?
- 6.1 Était-elle fatiguée ou faible (anémique) ?
- 6.2 A-t-elle eu de l’hypertension artérielle ?
- 6.3 A-t-elle fait une pré-éclampsie ?
- 6.4 A-t-elle eu des convulsions ?
- 6.5 A-t-elle eu le diabète (maladie du sucre dans le sang) ?
- 6.6 A-t-elle vécu un très long travail ou une longue phase de poussée ?
- 6.7 A-t-elle eu une fistule ?
- 6.8 A-t-elle eu un travail très court (moins de 3 heures) ?
- 6.9 A-t-elle eu un accouchement prématuré (trop tôt) ?
- 6.10 A-t-elle eu un bébé très petit (moins de 2,5 kilos ou 5 livres) ?
- 6.11 A-t-elle eu un gros bébé (plus de 4 kilos ou 9 livres) ?
- 6.12 A-t-elle eu de fortes pertes de sang avant ou après l’accouchement ?
- 6.13 A-t-elle eu des difficultés à cause de son placenta ?
- 6.14 A-t-elle eu de la fièvre ou une infection de l’utérus pendant ou après l’accouchement ?
- 6.15 Était-elle très triste (déprimée) après l’accouchement ?
- 6.16 Est-ce que le bébé a été malade ou est mort, avant, pendant ou après l’accouchement ?
- 6.17 Son bébé avait-il des anomalies à la naissance (malformations congénitales) ?
- 6.18 A-t-elle déjà accouché par césarienne (accouchement par opération) ?
- 7 Est-elle en bonne santé ?
- 8 A-t-elle été vaccinée contre le tétanos ? Si oui, quand ?
- 9 Prend-t-elle des médicaments en ce moment ?
- 10 A-t-elle déjà eu des problèmes à cause d’un médicament ?
- 11 Quels autres aspects de sa vie pourraient-ils affecter sa grossesse et son accouchement ?
La femme présente-t-elle des signes de grossesse ?
Certains signes de grossesse ne trompent pas – ils signifient que la femme est effectivement enceinte. Certains signes sont des signes de probabilité, signifiant que la femme est probablement enceinte, mais qu’ils peuvent provenir d’autre chose.
Signes probables de grossesse
Les règles de la femme s’arrêtent. C’est souvent le premier signe de la grossesse. D’autres causes possibles de ce signe sont une mauvaise alimentation, des troubles des sentiments et des émotions (troubles affectifs), ou la ménopause

La femme a des nausées ou envie de vomir. Beaucoup de femmes enceintes ont des nausées le matin, mais certaines femmes peuvent ressentir la nausée toute la journée. Les nausées sont courantes pendant les trois premiers mois de la grossesse. D’autres causes possibles de ce signe sont une maladie ou des parasites.
La femme se sent fatiguée et a sommeil pendant la journée. C’est courant pendant les 3 ou 4 premiers mois de la grossesse. D’autres causes possibles sont l’anémie, une alimentation pauvre, des troubles affectifs, ou trop de travail.
La femme a souvent besoin d’uriner. Ceci est plus courant pendant les 3 premiers mois et les 1 ou 2 derniers mois. D’autres causes possibles sont le stress, une infection de la vessie, ou le diabète (maladie du sucre dans le sang).
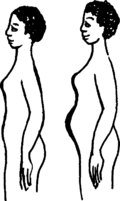
Le ventre de la femme grossit. Au bout de 3 ou 4 mois, la grossesse est généralement assez marquée pour être vue de l’extérieur. D’autres raisons possibles sont que la femme a un cancer ou une autre grosseur (tumeur) dans le ventre, ou que tout simplement elle est en train de grossir.
Les seins de la femme grossissent. Les seins d’une femme enceinte grossissent pour se préparer à fabriquer du lait pour le bébé. Une autre raison possible est que les seins grossissent souvent avant les règles.
La femme ressent de légers mouvements du bébé dans son ventre. La plupart des femmes commencent à sentir le bébé bouger entre à peu près 16 semaines et 20 semaines de grossesse (c’est-à-dire, entre le 4ème et le 6ème mois). Une autre raison possible est qu’elle a des gaz dans le ventre.
Les signes certains de grossesse
La femme ressent de forts mouvements du bébé dans son ventre. La plupart des femmes commencent à sentir le bébé cogner quand elles ont environ 5 mois de grossesse.
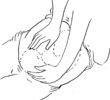
Le bébé peut être palpé dans l’utérus. Vers le 6ème ou 7ème mois, une sage-femme expérimentée peut généralement trouver la tête, le cou, le dos, les bras, le derrière et les jambes du bébé en pressant légèrement le ventre de la mère.

Les battements du coeur du bébé peuvent être entendus. Vers le 5ème ou 6ème mois, les battements du coeur peuvent parfois être entendus avec des instruments faits pour écouter l’intérieur du corps, comme un stéthoscope ou un foetoscope. Vers le 7ème ou 8ème mois, une sagefemme expérimentée peut généralement entendre les battements du coeur du bébé quand elle colle son oreille sur le ventre de la femme.
Un test médical de grossesse indique que la femme est enceinte. Le test peut être fait avec un kit à la maison, ou dans un laboratoire avec un échantillon d’urine ou de sang. Ce test peut être cher et il n’est généralement pas nécessaire. Mais il peut être utile, par exemple, quand une femme veut savoir si elle est enceinte avant de prendre un médicament qui peut nuire à un bébé.
Combien de mois de grossesse a-t-elle ? Quand l’accouchement est-il prévu ?
Cherchez à savoir le nombre de mois de grossesse de la femme au moment de son premier examen prénatal. Cela vous indiquera aussi la date probable de l’accouchement.
Il y a 3 façons de vérifier le stade de la grossesse au moment où vous l’examinez, et la date prévue de l’accouchement.
- utiliser la date de ses dernières règles.
- mesurer la taille de son utérus.
- lui faire faire une échographie dans un centre médical.
Utiliser les dernières règles pour prévoir la date d’accouchement
Si une femme a ses règles régulièrement toutes les 4 semaines, sa grossesse débutera environ 2 semaines après le premier jour de ses dernières règles. Pour voir si vous pouvez utiliser cette méthode pour estimer sa date d’accouchement, vous devez d’abord poser à la mère 3 questions :
- Est-ce que vos règles ont été régulières la plupart du temps, une fois toutes les 4 semaines (une fois par mois) ?
- Vos dernières règles ont-elles été normales selon vous (pas anormalement légères ou abondantes) ?
- Est-ce que vous vous rappelez la date du premier jour de vos dernières règles ?
Si la femme répond « non » à chacune de ces 3 questions, on ne peut pas être certain que cette méthode va déterminer la date d’accouchement correcte.
Si elle répond « oui » à toutes ces 3 questions, vous pouvez déterminer la date d’accouchement et le nombre de mois de grossesse au moment de la visite.
Rappelez-vous qu’une grossesse dure environ 40 semaines ou 280 jours. Cela fait environ 9 mois de calendrier ou 10 mois lunaires à partir des dernières règles.
Utilisation d’un calendrier
Pour déterminer la date d’accouchement, ajoutez 9 mois et 7 jours à la date où ses dernières règles ont commencé (vous pouvez aussi soustraire 3 mois, puis ajouter 7 jours pour obtenir la même date).
Vous trouverez un instrument utile pour prévoir la date d’accouchement sur la base des dernières règles, à la Calculatrice de la date d’accouchement.
Pour déterminer le stade de la grossesse d’une femme, prenez le premier jour des dernières règles, et comptez le nombre de semaines qui se sont passées entre ce jour et la visite.

Utiliser les phases de la lune
Si vous ne vous servez pas de calendriers, vous pouvez trouver la date d’accouchement en vous basant sur les phases de la lune. Si les règles d’une femme sont généralement espacées d’environ un mois lunaire (4 semaines), le bébé est attendu 10 mois lunaires après le premier jour de ses dernières règles. Si les règles d’une femme ont commencé au quart de lune, le bébé est attendu 10 quarts de lune plus tard. Si ses règles ont commencé à la nouvelle lune, le bébé est attendu 10 nouvelles lunes plus tard, et ainsi de suite.
Par exemple :
 |
 |
 |
 |
| Si ses règles ont commencé à la pleine lune, | elle est probablement tombée enceinte à la nouvelle lune. | Le bébé est attendu 10 mois lunaires après le premier jour de ses dernières règles — | dans ce cas, 10 pleines lunes après le premier jour de ses dernières règles. |
Mesurer l’utérus
Avec de la pratique, une sage-femme peut palper l’utérus d’une femme pour savoir depuis combien de temps elle est enceinte. Utilisez cette méthode quand :
- la femme ne se rappelle pas la date du début de ses dernières règles.
- ses dernières règles ont été anormalement légères ou abondantes.
- ses règles ne sont pas régulières.
- la femme allaitait et n’avait pas de règles régulières quand elle est tombée enceinte.
Il y a deux façons de mesurer l’utérus. Pendant les 12 premières semaines (3 mois) de grossesse, vous pouvez faire une palpation bimanuelle (toucher en pressant doucement avec les deux mains) de l’utérus depuis l’intérieur du vagin. Passés les 3 premiers mois, vous pouvez mesurer l’utérus de l’extérieur.
Faire une échographie
Une échographie (ou ultrason) prend une image du bébé à l’intérieur de l’utérus en utilisant des ondes de son. L’échographie faite dans les 3 premiers mois de la grossesse est généralement un moyen très efficace de déterminer le nombre de mois de grossesse. Les échographies ne sont probablement pas dangereuses pour le bébé, mais elles coûtent cher et sont rarement nécessaires.
Quel âge a-t-elle ?
La grossesse peut causer des problèmes aux femmes de tous âges. Mais les très jeunes filles et les femmes beaucoup plus âgées ont tendance à avoir plus de problèmes.

La croissance des filles qui sont enceintes avant l’âge de 17 ans peut ne pas être encore terminée. Le bassin (ou pelvis) d’une fille pourrait ne pas être assez grand pour qu’elle accouche normalement. Le risque d’avoir d’autres problèmes – comme une pré-éclampsie, un travail long et des bébés nés prématurément – est plus grand chez les jeunes filles. Les filles qui sont enceintes quand elles sont très jeunes peuvent être des mères merveilleuses et attentionnées, mais beaucoup d’entre elles auront besoin de plus de conseils et de soutien.

Les mères plus âgées peuvent aussi avoir plus de problèmes pendant la grossesse et l’accouchement.
Il est peut-être plus sûr pour les femmes plus âgées et pour les très jeunes femmes d'accoucher dans un centre médical ou hospitalier bien équipé, plutot qu'à la maison.
Combien d’enfants a-t-elle ?
Les femmes qui ont eu 1 ou 2 bébés et dont les enfants sont nés vivants et en bonne santé ont généralement moins de problèmes en accouchant.

D’autres femmes peuvent avoir plus de problèmes. Les premiers accouchements sont souvent plus difficiles que les accouchements qui suivent. Il est peut-être plus sûr pour une femme qui va avoir son premier enfant d’accoucher près d’un centre médical. Surveillez attentivement les signes de danger et prévoyez un moyen de transport pour les urgences.
Une femme qui a déjà eu au moins 5 enfants, risque plus d’avoir les problèmes suivants :
- un travail long ;
- un utérus déchiré (après un travail long et difficile) ;
- un utérus qui descend (prolapsus de l’utérus) ;
- un bébé dans une position difficile pour l’accouchement ;
- une grande perte de sang après l’accouchement.
Pour ces raisons, il est peut-être plus sûr pour une femme qui a eu 5 enfants ou plus d’accoucher près ou dans un centre médical.
A-t-elle déjà fait des fausses couches ou des avortements ?
Fausse couche
Une fausse couche (avortement spontané) veut dire qu’une grossesse se termine avant que la femme n’ait eu 6 mois de grossesse, alors que le bébé est encore trop petit pour survivre hors de l’utérus. Ceci est courant et arrive souvent avant même que la femme ne sache qu’elle est enceinte.
Il est généralement difficile de savoir pourquoi une fausse couche se produit, mais certaines causes de fausse couche sont évitables. La malaria, les infections transmises sexuellement, les blessures, la violence peuvent toutes causer la fin d’une grossesse.

Parfois, des femmes font une fausse couche parce qu’elles ont été exposées à des poisons ou des produits chimiques toxiques. Par exemple, les femmes qui travaillent dans les champs respirent ou manipulent parfois des pesticides qui peuvent provoquer des fausses couches. Ces femmes font plus de fausses couches que les autres.
Certaines fausses couches peuvent être prévenues en traitant les maladies ou les infections des femmes, et en les aidant à éviter les produits chimiques et la violence. Mais certaines femmes accumulent les fausses couches sans qu’on puisse savoir pourquoi.
Demandez conseil à un médecin pour connaître la cause de la fausse couche d’une femme que vous soignez, et pour pouvoir l’aider à bien porter cette grossesse-ci jusqu’à sa fin.
L’avortement
Beaucoup de femmes utilisent des médicaments à base de plantes et d’autres remèdes pour régulariser ou faire venir leurs règles, ou pour éviter ou interrompre une grossesse. Ces remèdes peuvent être sans danger, mais demandez à la femme si elle a déjà eu un problème – comme de la douleur, des règles abondantes ou une infection – après avoir utilisé une plante ou un quelconque médicament.
Quand une personne, ou la femme ellemême, fait quelque chose pour interrompre une grossesse, on appelle cela un avortement. Là où l’avortement est légal et disponible, une femme peut se faire avorter en toute sécurité, sans mettre en danger ses futures grossesses. Il y a 3 sortes d’avortements qui sont généralement sans danger :
- l’aspiration manuelle intra-utérine. Un soignant utilise une machine ou une seringue d’aspiration (AMIU) pour vider l’utérus. Si l’aspiration manuelle est faite correctement, elle est généralement sans danger.
- la D&C (dilatation et curetage). Un soignant vide l’utérus en grattant sa surface intérieure avec un instrument spécial stérile. Une femme qui a eu plus de 3 avortements par D&C peut avoir des cicatrices dans l’utérus qui pourraient rendre une prochaine grossesse difficile. Demandez conseil à un médecin.
- l’avortement médical. La femme prend des médicaments qui vont interrompre la grossesse et évacuer l’utérus. Les médicaments qui sont reconnus pour être sans danger et efficaces sont la mifépristone, suivie 1 à 2 jours plus tard par le misoprostol. Voir Les médicaments pour apprendre à utiliser ces médicaments en toute sécurité.
Dans les pays où l’avortement est illégal, une femme qui essaie d’interrompre sa grossesse peut se faire du mal ou se tourner vers quelqu’un qui pratique les avortements dans de mauvaises conditions de sécurité. Les avortements à risque peuvent causer de graves pertes de sang, de graves infections, la stérilité, ou même la mort. Apprendre à aider une femme après qu’elle a eu un avortement à risque.
Les femmes qui sont tombées malades, qui ont été blessées ou qui ont eu de grosses pertes de sang suite à un avortement, ont parfois des cicatrices dans l’utérus qui pourraient causer des problèmes pendant la grossesse ou l’accouchement à venir. Il est probablement plus sûr pour elles d’accoucher dans ou près d’un hôpital ou un centre médical.
A-t-elle déjà eu des problèmes pendant les grossesses et les accouchements passés ?

Si une femme a déjà eu des problèmes pendant des grossesses ou accouchements passés, elle pourrait aussi en avoir cette fois-ci.
Demandez à la mère de vous raconter la façon dont se sont passées chacune de ses grossesses et accouchements. Qu’elle vous dise tout, le bon et le mauvais. Puis, posez-lui les questions suivantes. Si vous le pouvez, notez ce que vous avez appris (certains de ces problèmes sont expliqués plus en détails dans d’autres parties du livre. Cliquez sur le lien pour en savoir plus sur le problème).
Était-elle fatiguée ou faible (anémique) ?
Une fatigue ou une faiblesse extrême pendant la grossesse est généralement causée par de l’anémie (manque de fer dans le sang). Si elle a déjà eu une anémie étant enceinte, elle risque d’en avoir encore une cette fois-ci. L’anémie cause des difficultés à la grossesse et à l’accouchement, mais elle peut être évitée en mangeant beaucoup d’aliments riches en protéines et en fer, et en prenant des comprimés de fer.
A-t-elle eu de l’hypertension artérielle ?
Si elle a eu de l’hypertension pendant une ancienne grossesse, elle risque d’en avoir encore cette fois-ci. L’hypertension peut être un signe de pré-éclampsie.
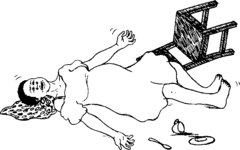
A-t-elle fait une pré-éclampsie ?
Si une femme a déjà fait une pré-éclampsie étant enceinte, elle risque d’en faire une de nouveau. Vérifiez régulièrement sa tension et d’autres signes de pré-éclampsie. Préparez-vous à aller chercher une aide médicale si une pré-éclampsie se développe.
A-t-elle eu des convulsions ?
Si elle a eu des convulsions pendant une grossesse ou un accouchement passés, demandez conseil à un médecin. Elle a probablement fait une éclampsie. Elle pourrait en refaire une, et devrait accoucher dans un centre médical ou un hôpital.
A-t-elle eu le diabète (maladie du sucre dans le sang) ?
Si elle a eu le diabète pendant une grossesse passée, elle risque de l’avoir de nouveau. Si possible, elle devrait être testée par un médecin ou un soignant. Le diabète chez la mère peut entraîner une fausse couche ou d’autres problèmes pour la mère, ou pour le bébé, après la naissance (voir page 115). devrait cette fois-ci accoucher dans un hôpital.
A-t-elle vécu un très long travail ou une longue phase de poussée ?
Son travail a-t-il duré plus de 24 heures pour son premier bébé, ou 12 heures pour les autres bébés ? A-t-elle poussé pendant plus de 2 heures ? Demandez-lui si son long travail lui a causé des problèmes, à elle-même ou au bébé. Si cet accouchement s’est bien passé et que le bébé se portait bien, alors elle n’aura probablement pas de problèmes avec celui-ci. Si cet accouchement n’a pas été pas normal, demandez-lui si elle sait pourquoi le travail a été long. Avait-elle de l’anémie ? Le bébé était-il dans une position difficile, ou était-il très gros ? A-t-elle eu très peur ? Vous aurez peut-être besoin de conseils médicaux.
A-t-elle eu une fistule ?
Si un travail très long lui a causé une fistule (une ouverture dans le tissu du vagin), elle
A-t-elle eu un travail très court (moins de 3 heures) ?
Si la mère a eu un travail très court dans le passé, assurez-vous qu’elle-même et sa famille savent quoi faire si vous n’arrivez pas à temps. Vous pouvez apprendre à la famille à faire naître un bébé en cas d’urgence.
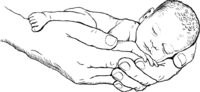
A-t-elle eu un accouchement prématuré (trop tôt) ?
Si elle a déjà eu un bébé né un mois plus tôt que prévu, demandez-lui si elle a des signes de vaginose bactérienne (VB). La vaginose bactérienne peut causer des naissances prématurées. Préparez-vous au cas où ce bébé serait lui aussi prématuré, et surveillez les signes de travail.
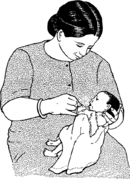
A-t-elle eu un bébé très petit (moins de 2,5 kilos ou 5 livres) ?
Essayez de savoir si le bébé est né prématurément (il est normal que les bébés nés trop tôt soient petits). Si le bébé est né à temps, demandez à la mère si elle a eu de l’anémie, de l’hypertension ou une pré-éclampsie. Demandez-lui aussi si elle mangeait assez, ou si elle fumait ou prenait de la drogue. L’une de ces choses pourrait avoir causé la petite taille du bébé. Vérifiez que le bébé a grandi normalement. Si vous pensez que l’enfant est trop petit pour son âge, la mère devra probablement accoucher dans ou près d’un centre médical, parce que les bébés très petits peuvent avoir beaucoup de problèmes de santé.

A-t-elle eu un gros bébé (plus de 4 kilos ou 9 livres) ?
Demandez si l’accouchement a été difficile. S’il ne l’a pas été, cet accouchement-ci se passera sans doute bien, lui aussi. Cherchez des signes de diabète. Vérifiez attentivement si effectivement, ce bébé semble gros aussi. Si possible, faites faire un test de diabète à la mère.
A-t-elle eu de fortes pertes de sang avant ou après l’accouchement ?
Si cela s’est déjà produit, il est probable que cela se reproduira. Demandez-lui de vous parler, si elle peut s’en souvenir, de ces saignements. A-t-elle eu besoin d’une aide médicale ? Était-elle anémiée ? Était-elle trop faible pour se tenir debout ? Les réponses à ces questions vous aideront à vous préparer pour ce qui pourrait arriver à cette fois. Si possible, une femme qui a déjà eu de fortes pertes de sang dans le passé devrait accoucher dans un centre médical. Préparez-vous à la traiter si elle saigne beaucoup après l’accouchement.
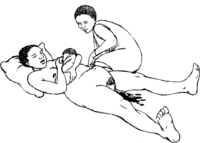
A-t-elle eu des difficultés à cause de son placenta ?
Si le placenta de la femme n’est pas sorti pendant un accouchement passé, elle pourrait avoir encore le même problème. Préparez-vous à la traiter pour ce cas. Il vaudrait mieux qu’elle accouche dans ou près d’un centre médical.
A-t-elle eu de la fièvre ou une infection de l’utérus pendant ou après l’accouchement ?
Cet accouchement pourrait bien se passer, mais la femme est plus à risque d’infection que les autres. Recherchez des signes d’infection vaginale.
Était-elle très triste (déprimée) après l’accouchement ?
Si une femme est devenue déprimée après un accouchement passé, cela pourrait arriver de nouveau. Préparez-vous à l’aider, si cela arrive.
Est-ce que le bébé a été malade ou est mort, avant, pendant ou après l’accouchement ?
Vérifiez si le bébé était malade, ou s’il est mort. Si certains de ses bébés sont morts, elle a peut-être un problème de sang appelé incompatibilité Rhésus. Ou les morts ont pu être causées par d’autres choses. Examinez la mère pour voir si elle n’a pas d’hypertension, de diabète, d’anémie, d’autre maladie, ou si elle ne souffre pas de malnutrition. Toutes ces choses peuvent causer la mort d’un bébé. Demandez conseil à un médecin.
Son bébé avait-il des anomalies à la naissance (malformations congénitales) ?
- Elles peuvent être transmises d’une génération à l’autre. Renseignez-vous sur le type de malformation, et demandez si quelqu’un de la famille de la mère ou du père du bébé a, ou a eu, cette anomalie ; le prochain bébé pourrait avoir la même anomalie.
- Elles peuvent être causées par une maladie comme l’herpès ou la rubéole. Si la femme a déjà eu ces maladies pendant une grossesse, cela ne causera sans doute pas d’anomalie chez le bébé. Mais les femmes enceintes doivent éviter le contact de personnes malades.
- Elles peuvent venir de ce que la mère a été en contact avec des produits chimiques, a pris de la drogue ou certains médicaments.
- Elles peuvent être causées par une mauvaise alimentation.
- Elles peuvent arriver sans qu’on sache pourquoi.
Voyez les anomalies à la naissance.
A-t-elle déjà accouché par césarienne (accouchement par opération) ?
Pendant une césarienne, le médecin ouvre le ventre et l’utérus de la femme pour sortir le bébé. Après avoir sorti le bébé, le médecin recoud l’utérus et le ventre. Il reste donc une cicatrice sur l’utérus, et une autre sur le ventre. Parfois on fait une césarienne parce que le bébé ne peut passer par le bassin de la mère. D’autres fois, c’est parce que le bébé est en danger et doit naître très rapidement.
La plupart des femmes accouchent sans risque par le vagin, même si elles ont eu une césarienne pendant un accouchement précédent. Mais il y a un petit risque que la cicatrice de l’utérus se rouvre pendant le travail. Si cela se produit, la femme pourrait avoir un saignement interne, ou elle-même ou son bébé pourraient mourir. Il est donc plus sûr pour une femme qui a déjà eu une césarienne d’accoucher dans ou près d’un centre médical ou d’un hôpital. Si elle va accoucher à la maison, faites ce qu’il faut pour qu’elle reçoive des soins médicaux au cas où il y aurait des problèmes pendant le travail.
Si l’une des choses suivantes est vraie, cette femme doit absolument aller dans un centre médical avant l’accouchement :
- la césarienne a été faite il y a moins de 2 ans.
- ce bébé est gros ou il est dans une position difficile pour la naissance.
- la femme a eu une césarienne parce que son bassin ne s’est pas bien formé quand elle était enfant, sans doute à cause d’une mauvaise alimentation.
- la cicatrice sur l’utérus va de haut en bas.
 |
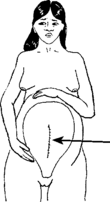 Une cicatrice sur l’utérus qui va dans ce sens risque plus de se rouvrir pendant le travail. |
| Une cicatrice à l’extérieur qui va dans un sens ... | ... peut cacher une cicatrice sur l’utérus qui va dans un autre sens. |
Malheureusement, vous ne pouvez rien savoir de la cicatrice de l’utérus en regardant le ventre. La cicatrice du ventre peut se trouver dans un sens, et celle de l’utérus, à l’intérieur, dans un autre. Vous ne pouvez l’apprendre qu’en vérifiant dans le dossier médical de la femme à l’hôpital, ou en posant la question au médecin qui a fait l’opération.
Est-elle en bonne santé ?
Une grossesse a plus de chances de bien se passer chez une femme qui est en bonne santé. Voyez des conseils sur les façons de rester en bonne santé. Voyez aussi comment éviter les infections vaginales. Certains problèmes de santé générale peuvent causer de graves problèmes pendant la grossesse.
Si une femme enceinte a l’une des maladies suivantes maintenant, elle devrait recevoir un avis médical pour pouvoir prévoir ses besoins pendant la grossesse, et décider si elle doit accoucher dans un centre médical :
- le diabète
- le VIH
- infection de la vessie ou des reins
- malaria
- une fièvre de plus de 38°C (100,4°F), pendant plus de 2 jours
- de l'hypertension
- une maladie du foie (une hépatite, surtout l’hépatite B)
- des problèmes de coeur
- une tuberculose
- une malformation des hanches ou du bas du dos
Malaria
La malaria est une infection du sang qui cause des frissons et de la fièvre. Elle est très courante chez les jeunes filles, les nouvelles mères et les femmes qui sont déjà malades. Elle est plus dangereuse pour les femmes enceintes que pour la plupart des autres personnes. Une femme enceinte qui a la malaria risque plus d’avoir une anémie, une fausse couche, un accouchement prématuré, un bébé né très petit, un bébé mort à la naissance, ou de mourir.
La transmission se fait par les moustiques. Pour la prévenir, évitez leurs piqûres.

- Débarrassez-vous des eaux immobiles et restez loin des endroits où les moustiques se reproduisent.
- Utilisez les remèdes locaux pour vous débarrasser des moustiques. Certaines personnes se mettent de l’essence de citronnelle sur la peau.
- Utilisez des produits antimoustiques sans danger.
- Utilisez des moustiquaires traitées à l’insecticide, ou mettez des rideaux traités aux fenêtres et aux portes.
Les moustiquaires traitées sont sûres ; mais n’appliquez pas de spray insecticide sur les lits et les draps.
Il est important que les femmes enceintes évitent la malaria – et soient soignées rapidement si elles tombent malades. Les médicaments peuvent être chers et avoir des effets secondaires, mais ils sont bien moins dangereux pour la santé que la malaria.
Malheureusement, le traitement n’est pas le même partout ni d’une personne à l’autre. Dans beaucoup d’endroits, les médicaments qui étaient utilisés pour prévenir ou soigner la malaria n’ont plus d’effet. De nouveaux médicaments, ou des combinaisons de médicaments, sont administrés. De plus, quelqu’un qui est très malade de la malaria peut avoir besoin d’un traitement différent d’une personne qui est légèrement malade. Certains médicaments comme la primaquine sont dangereux pendant la grossesse.
Là où la malaria est courante, on donne parfois des médicaments préventifs à toutes les femmes enceintes. Cherchez à savoir quels médicaments sont recommandés par l’autorité sanitaire locale.
Si une femme est déjà malade de la malaria, elle doit être soignée immédiatement avec une combinaison thérapeutique à base d’artémisinine, ou CTA. Il existe beaucoup de CTA, donc demandez conseil à l’autorité sanitaire locale. Voici l’une des CTA souvent utilisée :
| Pour traiter la malaria avec une CTA (combinaison thérapeutique à base d’artémisinine) | |||
|
par la bouche, 2 fois par jour pendant 3 jours | ||
| D’autres associations de CTA pourraient être recommandées dans votre région. Ne donnez pas de CTA à une femme enceinte de moins de 3 mois. | |||
| Pour traiter la malaria après 3 mois de grossesse | |||
|
par la bouche, 3 fois par jour pendant 7 jours | ||
| et | |||
|
par la bouche, 4 fois par jour pendant 7 jours | ||
| les rapports sexuels avec quelqu’un qui a le VIH, si la personne n’utilise pas de condoms (capotes). | les seringues et les instruments piquants ou coupants non stériles. |
du sang infecté qui entre dans une coupure ou dans la plaie ouverte d'une autre personne. | une mère infectée à son bébé, à travers la grossesse, l’accouchement ou l’allaitement au sein. |
 |
 |
 |
Dans les régions où le sang n’est pas systématiquement testé pour le VIH, on peut aussi attraper le virus au moment d’une transfusion de sang.
Il est impossible de savoir si une personne a le VIH simplement en la regardant. On peut se faire dépister pour le VIH (là où le test est disponible), mais s’ils n’ont pas fait ce test, la plupart des gens ne peuvent pas être sûrs d’être infectés, à moins qu’ils ne soient déjà très malades. Mais le VIH peut se transmettre à tout moment. C’est pourquoi il est important que chacun se protège de ce virus : en ayant des rapports sexuels à moindre risque, en utilisant systématiquement des capotes et en stérilisant les instruments et les équipements.
Les sages-femmes peuvent aider à arrêter la transmission du VIH
Le VIH est un problème qui s’aggrave partout dans le monde. En tant que sage-femme, vous pouvez aider à arrêter sa transmission. Encouragez toutes les femmes enceintes et leurs partenaires à se faire dépister (tester). Aidez les femmes infectées au VIH à planifier soigneusement leur grossesse, et à prévenir les grossesses non désirées. Les sages-femmes peuvent aussi contribuer à empêcher une nouvelle infection au VIH chez les femmes enceintes ou qui allaitent. Quand l’infection est arrivée pendant la grossesse, le risque de transmission de la mère au bébé est plus grand.
Un moyen important d’aider à stopper la transmission est d’apprendre aux hommes et aux femmes à utiliser les capotes (ou condoms, ou préservatifs). Mais rappelez-vous que, même si les gens autour de vous savent que les capotes les protègent du VIH, il peut y avoir d’autres raisons qui les poussent à ne pas s’en servir. Vous pouvez quand même les aider :
- certains, surtout les jeunes et les femmes, n’ont pas beaucoup de choix quant à la manière d’avoir des rapports sexuels. S’ils ne veulent pas en avoir, ou s’ils veulent utiliser des capotes, leur partenaire peut ne pas les écouter ;
- certains ne veulent pas utiliser de capotes. Ils ont peut-être envie d’avoir un bébé ou n’aiment pas la sensation qu’on a avec le préservatif, ou n’ont pas les moyens d’en acheter ou habitent dans des endroits où il est difficile d’en trouver. Certains craignent que l’utilisation de capotes paraisse indiquer qu’on n’est pas fidèle ;
- certains vivent sans espoir : ils pensent qu’il n’y a rien à faire contre le sida, et n’essaient pas de s’en protéger.
Ces difficultés n’ont pas de solution facile. Mais notre santé et notre avenir dépendent de l’élimination du VIH ; il est donc important d’essayer. Trouvez des stratégies pour parler aux gens et les encourager à discuter entre eux des raisons qui font que les gens ont du mal à se protéger du VIH.

Soin des femmes enceintes vivant avec le VIH
Accordez la même attention et le même respect aux femmes vivant avec le VIH qu’aux autres.
Les femmes enceintes qui ont le VIH doivent faire encore plus attention à leur santé. Le plus important est de bien manger, d’éviter les infections, et de traiter rapidement les maladies. Encouragez ces femmes à vous rendre visite régulièrement, à vous ou à un autre soignant. Recherchez attentivement les signes d'autres infections sexuellement transmissibles. Aidez-les à prévenir la malaria et à se faire dépister pour la tuberculose. Aidez les femmes (et leurs partenaires, si nécessaire) à obtenir un traitement pour ces infections.
Une femme enceinte de 3 mois ou plus et qui a le VIH, peut aussi prévenir beaucoup de infections (pneumonie, diarrhée, malaria et d'autres) en prenant tous les jours un antibiotique à bas prix appelé cotrimoxazole.
Il est important qu’une femme enceinte porteuse du VIH reçoive un traitement pour le VIH aussi bien que les soins normaux de la grossesse. Aidez-la à trouver des soins médicaux qui ne soient pas trop loin, et si possible un programme de traitement du VIH. S’il y a un centre médical bien équipé dans votre zone, il serait préférable qu’elle y accouche.

Les médicaments qui combattent le VIH peuvent aussi protéger le bébé
Si on ne fait rien pour l'empêcher, environ 1 bébé sur 4 nés de mères porteuses du VIH seront aussi infectés à la naissance. Les femmes enceintes qui ont le VIH peuvent prendre des médicaments contre ce virus (traitement antirétroviral, ou TAR) pendant qu’elles sont enceintes. Ces médicaments diminuent de beaucoup le risque d’infection au VIH chez le bébé.
Certaines femmes vivant avec le VIH doivent recevoir le TAR. Certaines suivent le TAR pour prévenir la transmission de la maladie au bébé, et arrêtent quelques temps après la naissance. Mais le bébé devra, lui, prendre des médicaments après sa naissance. Voir Combinaisons de TAR pour les femmes infectées à VIH pour plus d'information sur l’utilisation du TAR. Voir plus d'information sur la prévention de la transmission du VIH pendant l'allaitement.
Les femmes qui sont infectées au VIH peuvent avoir plus de problèmes pendant leur grossesse. Les problèmes courants sont :
- les fausses couches, surtout dans les derniers mois (perte de la grossesse et mort à la naissance ;
- les naissances prématurées (mais le TAR favorise aussi celles-ci) ;
- les fortes pertes de sang et les infections après la naissance.
Une sage-femme devrait être préparée à faire face à ces situations si elle s’occupe d’une femme enceinte porteuse du VIH.
A-t-elle été vaccinée contre le tétanos ? Si oui, quand ?
Le tétanos se déclare quand le microbe du tétanos, qui vit dans la terre ou dans les selles, entre dans le corps à travers une plaie. Une mère peut attraper le tétanos si on introduit un objet qui n’est pas stérilisé dans son utérus ou dans son vagin pendant l’accouchement, ou pendant un avortement à risque. Un bébé peut attraper le tétanos si le cordon ombilical a été coupé avec un objet non stérilisé, ou quand quelque chose (comme de la terre ou de la bouse d’animal) est mise sur le reste de cordon ombilical attaché au nombril du bébé.
Vaccinations contre le tétanos
Tout le monde doit se faire vacciner contre le tétanos, par prévention. Il est préférable de recevoir la série de vaccins dès le plus jeune âge, pour ne jamais avoir cette maladie.
| Faites la série de vaccinations contre le tétanos (toxoїde tétanique) selon ce calendrier : |  | ||
|
dans le meilleur cas, dès l’enfance ; mais peut être donnée à tout moment de la vie | ||
|
4 semaines après la piqûre 1 | ||
|
au moins 6 mois après la piqûre 2 | ||
|
1 à 3 ans après la piqûre 3 | ||
|
1 à 5 ans après la piqûre 4 | ||
| Après cette série de piqûres, tout le monde doit se refaire vacciner au moins tous les 10 ans. | |||
Les gens qui ont reçu tous leurs vaccins ne tomberont pas malades s’ils sont exposés au tétanos.

Les femmes enceintes qui n’ont pas reçu la totalité des vaccins selon le calendrier ci-dessus, doivent recevoir 2 piqûres à 4 semaines d’intervalle. Ces vaccinations les protégeront pendant 3 ans seulement. Donc, si vous ne voyez pas la femme que vous soignez assez souvent pour lui donner la série complète de vaccins, vous devez lui refaire les 2 vaccinations de la grossesse la prochaine fois qu’elle sera enceinte.
| Contre le tétanos vaccinez la femme enceinte selon ce calendrier : |  |
| |
| |
Les vaccins faits pendant la grossesse protègeront aussi le bébé du tétanos pendant les quelques premières semaines après la naissance. Mais il devra être vacciné peu après pour qu’il reste protégé.
La plupart des gens ne se rappellent pas s’ils ont reçu la série de vaccins. Quand vous ne savez pas si une femme a été vaccinée, considérez qu’elle ne l’a pas été. Vaccinez-la pour cette grossesse – une vaccination supplémentaire ne lui fera pas de mal.
Prend-t-elle des médicaments en ce moment ?
Il vaut mieux qu’une femme évite les médicaments modernes et les médicaments à base de plantes pendant sa grossesse. Il y a beaucoup de médicaments qui peuvent nuire au bébé dans l’utérus.
Si une femme doit en prendre un, voyez les pages sur les médicaments qui se trouvent à la fin de ce livre, pour savoir si le médicament en question est sans danger pour la grossesse. S’il ne l’est pas, demandez conseil à un médecin.
Suppléments alimentaires et tonifiants
Certains médicaments modernes ou à base de plantes, qui sont sans danger, sont appelés suppléments ou tonifiants. Les vitamines prénatales et les comprimés de fer permettent au corps d’obtenir les vitamines et les minéraux dont il a besoin.
Certaines plantes ne sont pas utilisées pour soigner une maladie, mais pour rendre le corps plus fort. Elles contiennent des vitamines et des minéraux qui aident le bébé à se développer. Elles sont sans danger, et utiles pendant la grossesse : les orties, la luzerne et la feuille de la framboise rouge sont tonifiantes, par exemple. Ces plantes portent différents noms dans différents endroits du monde ; demandez donc son avis à quelqu’un d’expérimenté avant de donner des herbes tonifiantes à des femmes enceintes.
A-t-elle déjà eu des problèmes à cause d’un médicament ?
Quand la femme a déjà eu un problème de santé après avoir pris un médicament, par exemple une éruption cutanée (apparition de beaucoup de boutons), une enflure, ou des difficultés de respiration, ne lui donnez pas ce médicament. Ces réactions sont des signes d’allergie. Si une femme prend un médicament auquel elle est allergique, elle peut tomber gravement malade ou même mourir. Une réaction allergique peut se produire à tout moment pendant le reste de sa vie.
Notez le nom du médicament pour que vous puissiez toutes les deux vous le rappeler. Expliquez à la femme qu’elle ne doit plus jamais prendre ce médicament, et qu’elle doit toujours dire aux soignants ce qui s’est passé quand elle a pris le médicament.
Les médicaments qui n’appartiennent pas à la famille de celui auquel elle est allergique sont aussi peu dangereux pour elle que pour la population générale.
Quels autres aspects de sa vie pourraient-ils affecter sa grossesse et son accouchement ?
L'argent
L’argent Le fait de ne pas avoir assez d’argent cause beaucoup de problèmes aux femmes et à leurs familles : des problèmes physiques, comme l’insuffisance de nourriture, et des problèmes affectifs comme le stress. Tous ces problèmes peuvent rendre la grossesse, l’accouchement, et le soin et l’éducation des enfants beaucoup plus difficiles.
Le minimum pour une femme enceinte est d’avoir une alimentation correcte, et le moyen d’obtenir une assistance médicale en cas d’urgence.
Si la femme que vous êtes en train d’aider ne peut pas obtenir ces deux choses de base, aidez-la à les trouver ou à les emprunter.
Les conditions de vie
- Y a-t-il un endroit propre et privé où elle peut accoucher ?
- Y a-t-il de l’eau potable ?
- Est-ce que quelqu’un dans la maison a une maladie grave et qu’elle pourrait attraper (maladie contagieuse) ?
- Est-ce que quelqu’un fume dans la maison ? Y a-t-il un fourneau qui donne de la fumée à l’intérieur de la maison ? Cette fumée serait très mauvaise pour sa santé.
Aidez-la à trouver un endroit propre, où elle peut accoucher dans de bonnes conditions de sécurité.
La distance par rapport au lieu de soins

- Pourra-t-elle aller à ses visites prénatales ? Pouvez-vous aller chez elle ?
- Si elle habite loin, pouvez-vous lui apprendre à faire une partie de l’examen prénatal elle-même ?
- À quelle distance se trouve la maternité, la clinique ou l’hôpital ? Aura-t-elle besoin d’habiter ailleurs vers la fin de la grossesse, pour être plus près d’une aide médicale ?
- Y a-t-il un téléphone ou une radio qu’elle puisse utiliser en cas d’urgence ?
Le travail
- Travaille-t-elle beaucoup à la maison et hors de la maison ?
- A-t-elle le temps de se reposer ?
- Est-ce que son travail l’expose à des dangers – comme la présence de produits chimiques ?
- Peut-elle être protégée des risques au travail ?
Il est important que la femme prenne des pauses régulières pendant son travail. Elle doit pouvoir manger, boire et uriner souvent. Son travail ne doit pas trop fatiguer son organisme.

La famille
Le partenaire et les autres membres de la famille peuvent être d’un grand soutien et partager la responsabilité de la grossesse. Ils peuvent participer aux travaux de la maison, s’occuper des autres enfants, aider la femme à manger une quantité et une qualité suffisantes de nourriture, et à prendre assez de repos, et aussi se réjouir avec elle de cette grossesse qui se développe.
Certaines femmes ont besoin d’un soutien spécial
Les femmes qui ne reçoivent pas beaucoup de soutien familial et qui n’ont pas de partenaire, ou qui ont un partenaire qui ne les soutient pas, peuvent avoir besoin d’une attention spéciale.
Les mères seules font souvent des mamans merveilleuses et attentionnées, mais leur vie peut être plus dure que celle des femmes mariées. Les gens peuvent avoir un comportement défavorable envers elles, faire des suppositions sur leur moralité et ignorer leurs besoins. Accordez aux mères célibataires la bienveillance qu’elles méritent, et offrez-leur un soutien spécial si elles n’ont pas de famille ou d’amis qui les aident.
Les très jeunes mères peuvent avoir été mariées de force quand elles étaient de très jeunes filles, souvent à des partenaires beaucoup plus âgés. Ces filles ont besoin d’un soutien particulier.
Les femmes ayant des partenaires difficiles ou dangereux, qui boivent ou se droguent, sont souvent hors de la maison, ont des rapports sexuels avec d’autres partenaires, ou sont violents envers elles, auront besoin du soutien de leur famille, de leurs amis, et du vôtre. La femme peut avoir envie de quitter son partenaire ou choisir de rester jusqu’à ce qu’elle trouve un endroit sûr où aller. Consultez le livre Where Women Have No Doctor (Là où les femmes n’ont pas de docteur) où vous trouverez plus d’informations sur la vie avec ce genre de partenaires.
Les familles sauvent des vies
Les partenaires et la famille sont généralement l’élément principal d’un bon plan d’urgence. Voyez si la femme doit demander la permission pour recevoir une assistance médicale en cas d’urgence. Par exemple, si dans une communauté il est normal que le mari doive donner à sa femme la permission d’aller au centre médical ou à l’hôpital, il doit le faire pendant la grossesse, au cas où il serait absent au moment de l’accouchement, pour qu’il n’y ait aucun retard dans l’accès aux soins d’urgence.
Apprenez au mari, à la belle-mère ou aux autres membres proches de la famille à détecter les signes qui signifient qu’une femme doit être emmenée à un centre médical.
Prévoir le transport
N’importe quelle femme enceinte peut avoir de sérieux problèmes qui nécessitent une assistance médicale. Quand une femme a une grande perte de sang, une infection, une pré-éclampsie ou un autre problème grave pendant le travail ou l’accouchement, elle pourrait avoir du mal à obtenir des soins d’urgence. Beaucoup de familles sans voiture et qui habitent loin d’un centre médical n’ont aucun moyen pour y aller. Il peut s’agir de familles pauvres, qui craignent de ne pas être capables de payer ce que demande l’hôpital local.
Si tout le monde attend qu’un problème se pose pour réfléchir au moyen d’obtenir une assistance médicale, on risque de ne pas trouver de solution. Mais en faisant, avant l’accouchement – pendant que la femme est encore enceinte, un plan pour un transport d’urgence, la femme, sa famille, sa sage-femme et sa communauté peuvent sauver la vie de la femme ou de son bébé. Faites un plan pour le transport d’urgence avec chaque femme avant l’accouchement. Impliquez la famille et la communauté dans la préparation du plan.

Un plan communautaire de transport d’urgence devrait prendre en compte toutes les raisons pour lesquelles il y a des difficultés à recevoir une aide médicale. Pour comprendre ces raisons, parlez à d’autres sages-femmes qui ont perdu les femmes qu’elles soignaient ou leur bébé. Parlez aussi aux familles qui ont perdu un bébé ou sa mère. Demandez à partir de quel moment la sage-femme ou la famille s’est rendu compte qu’il y avait un problème, et combien de temps s’est passé avant qu’ils ne puissent trouver une assistance médicale. Essayez de savoir pourquoi la sage-femme et la famille n’ont pas cherché d’aide plus tôt. Si possible, ces familles pourraient se rencontrer et parler ensemble, Demandez aux leaders de la communauté de venir écouter ce que ces familles et sages-femmes ont à dire.
Les nombreuses raisons pour lesquelles une sage-femme ou la famille de celle qui accouche ont tardé à chercher de l’aide peuvent être par exemple que :
- ces personnes ou les voisins ont jugé qu’il fallait attendre la permission du mari ou d’un autre membre de la famille.
- la sage-femme a eu peur que les gens du centre médical lui reprochent d’avoir causé le problème.
- la famille ou la sage-femme ont pensé qu’il n’y avait pas d’espoir — que d’aller dans un centre médical serait inutile.
- la famille n’a pas d’argent.
- il n’y a ni voiture, ni camion, ni aucun moyen de transport.
Après avoir nommé les raisons pour lesquelles les familles de la communauté n’ont pas cherché une assistance médicale, trouvez des solutions. Vous pouvez en trouver dans la famille même. Si c’est parce que le mari doit donner la permission d’emmener la femme à l’hôpital, il pourrait la donner à l’avance, au cas où il ne serait pas là au moment voulu. D’autres problèmes sont mieux résolus s’ils résultent d’une décision de la communauté tout entière. Dans certains villages, chaque famille met une petite somme d’argent pour ce cas tous les ans. Toute personne qui aurait besoin d’une aide médicale pourrait utiliser l’argent de cette sorte de tontine pour payer un transport en cas d’urgence.

Si tous les membres de la communauté comprennent les problèmes qui se posent aux femmes en phase de travail, ils peuvent se mettre ensemble pour aider les femmes à recevoir une aide médicale d’urgence. En parlant aux familles et à la communauté de la nécessité des soins médicaux d'urgence, vous pouvez les aider à préparer un plan qui marchera.